検査の流れ
-
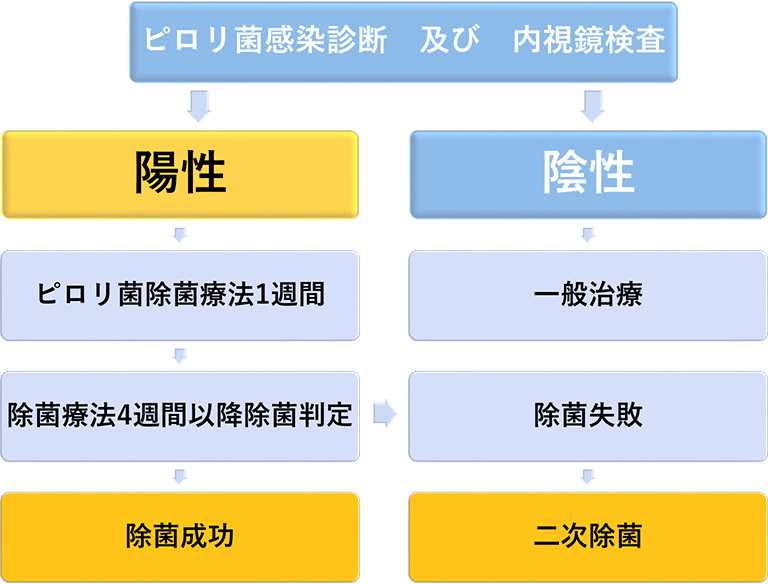
検査(感染診断)
-
除菌
- 判定検査
-
除菌完了

検査(感染診断)

除菌

除菌完了

胃・十二指腸潰瘍の経験のある方や再発を繰り返す方、胃炎の方、早期胃がんの内視鏡的治療を受けた後の方、胃MALTリンパ腫の方、免疫性(特発性)血小板減少性紫斑病(ITP)の方は健康保険で検査を受けることが可能です。他にも、胃がん家系でご心配な方、なんとなく胃の具合がいつも悪い方などは医師にご相談されることをお勧めします。人間ドックや検診など希望すれば自費で検査を受けることが可能です。
ピロリ菌を見つけるための検査は2種類に分けられて考えられることが一般的です。
この2つのどちらかを適切に使い分けながら検査を行います。
内視鏡を用いる検査は、胃粘膜や胃の組織の一部を採取して診断する「点診断」という分類をされます。稀ですが、偽陰性の判定が出る場合もあります。
培養法
胃の粘膜を採取後にすりつぶし、ピロリ菌の発育環境下で5〜7日間ほど培養すると判定が可能です。
迅速ウレアーゼ試験
ピロリ菌が持つウレアーゼという尿素分解をする酵素の活性を用いて調べます。採取した粘膜を反応液に添加し、その色の変化でピロリ菌の有無の判定が可能です。
組織鏡検法
胃の粘膜の組織標本に特殊な染色を行い、ピロリ菌を顕微鏡で探す組織診断方法です。
内視鏡を使わずに行う検査の大きなメリットは、内視鏡を受けないで済むため身体的な負担が少ないということです。この方法は、胃全体を診断することが可能なため「面診断」という種類に分類されます。
尿呼気試験法
診断薬の服用前後で呼気を集めて診断します。簡単に行える高精度の診断法で主流となっています。ピロリ菌はウレアーゼという酵素を持ち、胃の中の尿素を分解することでアンモニアと二酸化炭素をつくります。尿素分解によりアンモニアと同時に発生した二酸化炭素は、速やかに吸収され血液から肺へ移行し、炭酸ガスとして呼気中に排泄されます。この原理を用いて検査薬(13C-尿素)を患者様に服用して頂きます。ピロリ菌の感染が認められる場合、尿素が分解されるため呼気中に13CO2が多く検出されます。一方、ピロリ菌に感染していない場合、尿素が分解されず13CO2の呼気排泄はほぼありません。
便中抗原検査
胃の中にピロリ菌が存在していた場合、便の中に排出されます。便中の、ヘリコバクターピロリ抗原を検査することで、ピロリ菌の存在有無を確認する方法です。菌抗原を直接検出する方法のため、偽陽性・偽陰性と判定されることが少なく、タイムラグ少なく菌の存在を確かめることができます。
除菌薬を服用後、ピロリ菌が本当に除菌されているか調べることはとても重要です。中には1度で除菌できていない場合もあります。除菌後は必ず受診し、必ずピロリ菌が除菌できたかどうか確認しましょう。
ピロリ菌に持続感染した場合、慢性的な胃炎で胃の粘膜が委縮してしまう「萎縮性胃炎」になる可能性があり、これは胃がんの発症リスクを高めることがわかっています。ピロリ菌に感染している方と、そうでない方の胃がんリスクは5倍と言われています。胃がん予防のためにも慢性胃炎などの症状がある場合は、一度検査を受けて除菌することが大切です。
「ピロリ菌のいない胃」の粘膜は、表面は平滑で光沢や艶があり、粘液はさらさらしています。水洗いにより容易に粘液除去が可能です。また、胃のひだは細く真直ぐに走行していて瑞々しい胃粘膜が特徴です。一方、「ピロリ菌のいる胃」の粘膜は、全体的に赤く粘液は白く濁って粘調性があります。また、胃のひだは太く蛇行している場合もあります。さらに、ピロリ菌の感染期間が長いと胃粘膜は萎縮を来たしてしまいます。ピロリ菌による炎症が長く続くと胃粘膜への障害が進行し、胃酸を出す胃腺が徐々に減少していき、胃粘膜が薄くぺらぺらになります。この状態は「萎縮性胃炎」と診断されます。内視鏡検査では「ピロリ菌のいない胃」と比較すると胃の正常ひだがなく、粘膜の下にある血管が透けて見えるのが特徴です。
さらに、萎縮が進行した胃粘膜は大腸や小腸の粘膜に似た腸の粘膜に置き換わり、粘膜の表面に凹凸が生じます。これを「腸上皮化生」と言います。このような経過の中で胃がんが発生します。そして萎縮性胃炎が進行するにつれ、胃がんの発生率が高くなります。現在は、ピロリ菌の感染している慢性胃炎の患者様へ、胃がん発生の予防目的として除菌治療が保険適用として認められています。